
ストレス過剰時代には“社員の心のありよう”が会社の業績を左右する――。個人あるいは職場全体のストレス状況の把握から、早期予防、事後対策、職場復帰に至るソリューションを、先進企業事例とともに解説した書籍、『ビジネススクールで教えるメンタルヘルスマネジメント入門―適応アプローチで個人と組織の活力を引き出す』(佐藤隆・著、グロービス経営研究所・監修)から、「第1部 基礎編」の内容を、今回、発行元であるダイヤモンド社のご厚意により、特別に抜粋して5回連載として再掲載します。社員のメンタル不調が会社の業績に与える影響などについて紹介した第1回に続き、今回はメンタル不調と対峙する「適応アプローチ」と呼ばれる方向性について解説します。書籍には、具体的対処法が企業経営の視点から詳説されていますので、そちらも是非、手に取ってご覧ください。
職場問題を改善する「適応アプローチ」
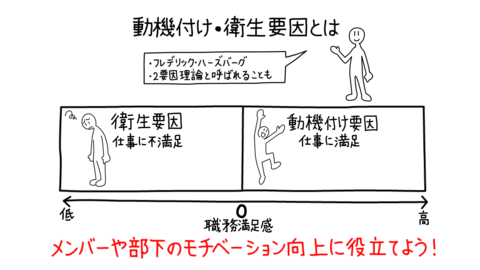
メンタルヘルスを正しく理解するポイントは、医療依存アプローチと適応アプローチ(適応促進アプローチ)とを正しく理解し、必要に応じて使い分けることに尽きます。
まず下図の「見て見ぬふりアプローチ」「自己解決アプローチ」は論外として、医療依存アプローチとは、まさに疾病としてのメンタル不調を扱うものです。対象となる精神疾病には、外因性である脳血管障害・脳炎・アルツハイマー病など、内因性の統合失調症、うつ病などがあります。医療依存アプローチは医学のパラダイムに基づいて、疾病の原因(たとえば細菌感染など)を特定し、病気の原因を除去することが治療であり予防である、という考え方です*1*2。事実、右記のような疾病は医師の診断・治療抜きにすますことはできません。その一方で、医療に過度に依存しすぎると、本来なら職場のマネジメントで対応できるケースでも、「職場問題の改善の怠慢を、医学的な問題にすりかえる」という好ましくない考え方、行動がはびこってしまいます。

一方、適応アプローチは、メンタル不調の原因をストレスに求め、ストレスにうまく適応できているかが重要なポイントとなります(ストレスについては、本連載の第5回に掲載の予定)。またこのモデルでは、日常のリーダーシップ行動のなかで部下を勇気づけたり、相談にのったり、職務のサポートをしたりすることでストレス反応を軽減することを重視します。
多くのメンタル不調は、マネジメントやリーダーシップと大きな関係があります。したがって、この適応アプローチを適切に用いることで職場問題を解明し、職務ストレスを軽減するという改善効果を期待できます。それを理解・実行せず、メンタル不調を「医療依存アプローチ」のみに委ねていたことが、多くの企業の陥った過ちだったのです。
適応アプローチの流れをチャートで表したのが下の図です。メンタル不調は、無断欠勤が続く、情緒不安定になるなど、さまざまな形で現れます。健康や生命への危険を来すような状況が見られ、上司として「安全配慮義務*3」を履行すべきならば、医師による健康相談を最優先で勧めることが望まれます。

では、生命や健康へ影響するほどではなくとも、なんとなく元気がなく、ふだんの様子と異なる部下・同僚がいたら、どのように対処すればよいのでしょうか。その場合は、日々の仕事が良好にこなせているかどうかが、医療で対応すべきか職場対応で改善できるケースかの判別ポイントになります。極端に能率が落ちることなく、日々の業務がしっかりこなせているならば、職場の改善で対応すべきメンタル不調と考えられるでしょう。
また、リーダーシップを適切に発揮し、適切な人事施策を講じてもメンタル不調者が改善しない場合はどうすればよいでしょうか。多く見られるのは、仕事ではなく、プライベート面で何らかのストレスを抱えているケースです。本人の自覚を促すためにも、親身で適切な対応が求められます。
チャートからわかるように、職務ストレスとの関連性があるメンタル不調者には、適応アプローチに立脚したサポートが有効です。職場でうまくいかない、イライラする、能率が上がらない、気分が悪いといった多くの問題の解決がこれによって促進されます。
さらに、チャートに示したアプローチを理解することで、医療による対応、すなわち管理職が安全配慮を履行すべき、医師による健康相談をすぐに受けなければならないような事例に対しても、速やかな対応がとれるようになるのです。
日々の働きかけでメンタル不調を予防
適応アプローチの考え方について、もう少し詳しく解説しましょう。このモデルでは、ストレス状態を、性格上の問題という観点ではなく、原因は当人と環境との関係性(相互作用)のなかにあると考えます。たとえば、「上司との軋轢」というストレッサー(ストレスを引き起こす要因)があったとき、すべての人が同じメンタル不調になるとは限りません。ストレスを受ける本人にとってそれが負担かどうか、負担だとしても対応するスキルがあるのか等によって、現れる症状も対応策も異なってきます(『ビジネススクールで教えるメンタルヘルスマネジメント入門―適応アプローチで個人と組織の活力を引き出す』第3部1章に詳述)。
適応アプローチにおいて、ストレスとはストレッサーに対する不適切な対処の結果であると考えます。そのうえで、ストレッサーと当人との関係を見極め、ストレッサーを除去したり、あるいは対処能力を改善したりすることがアプローチの基本となります。
適応アプローチのもう一つの特徴は、チャートには明示してありませんが、不健康者だけでなく、健康者にも好ましい影響をもたらす点です。病気になってから対応するという受身の(リアクティブな)発想ではなく、健康者に対する積極的な(プロアクティブな)常日頃の適切な働きかけにより、メンタル不調を予防することも重要な目的です。つまり、メンタル不調者が出てから「適応アプローチで対応すべきか、医療依存アプローチで対応すべきか」を考えるという発想自体、適応アプローチ本来の考え方ではありません。日頃から適応アプローチを念頭に、対人リーダーシップや人事施策を適切に講じ、働きやすい職場をつくる努力をしたうえで、それでもメンタル不調者が現れたときにどう対応すべきかを考えるべきものなのです。個人と集団のストレスを最小にし、共同の成果を最大にしようという発想がその根底にあります。そのため、適応アプローチは適応促進モデルとも呼ばれています。
なお、適応アプローチの定義は、学説によって多少異なる場合がありますが、本書では、「組織行動学・人的資源管理的な観点から、個人のストレスと職場集団の職務満足要因の改善を図り、結果的に集団のストレス反応(メンタル不調)を減少させることに加え、職場成員の精神健康度と組織集団の共同の成果を向上させようとするアプローチ」という意味合いで用います。
すぐ医師の判断を仰ぐべきケース
メンタル不調のなかには、直ちに医師の診断を必要とすべきケースもあります。ここでは、企業のリスク・マネジメントの観点から、管理職が安全配慮義務により直ちに対応すべきいくつかの疾病と、その典型的な症状について解説しましょう。最低限の正しい知識を身につけておかないと、(次回紹介する、「ドミノうつ」が続くケースB、自傷行為に至ってしまうケースCのような)悲劇的な結末を招きかねません。
すぐに安全配慮義務に則り、医師の健康診断を仰ぐ方が好ましい疾病としては、うつ病と統合失調症等があります。これらの内因性疾患は明確な原因は不明であり、一定の罹患率で発生するものと考えられています*4。
◆うつ病
働く人のメンタル不調の多くが、「うつ病」だといわれています。すぐに医師に相談すべき病気であり、基本的には薬物治療や休養、職場から離れることが必要になります。
うつ状態は客観的にはわかりにくいため、仮病、根性なし、わがまま、怠業などの誤解を受けてしまうことがあります。「部下が『うつ病』なのかどうか、見分ける方法を教えてほしい」という相談をよく受けますが、うつ病かどうかは専門医がしっかり診断しなければわかりません。一方で、部下の同意を得ずに受診させるわけにはいかないのが難しい点です*5。
上司としては、『ビジネススクールで教えるメンタルヘルスマネジメント入門―適応アプローチで個人と組織の活力を引き出す』(佐藤隆・著、グロービス経営研究所・監修)第3部2章121ページのラインケアで示す留意点に十分気をつけ、安全配慮義務を果たすことが不可欠です。
なお、うつ病の診断は、80年にアメリカ精神医学会で開発されたDSM(Diagnostic and Statistical Manual of Mental Disorders:精神疾患の分類と診断の手引。現在はDSM-IV-TRが使用されている)が現在の主流となっています。特定の症状((1)抑うつ気分 (2)興味・喜びの減退 (3)食欲低下と体重の増減 (4)不眠または過眠 (5)焦燥・制止 (6)易疲労性・気力減退 (7)罪の意識・無価値感 (8)集中力減退 (9)希死念慮*6)といった症状が現れている期間等により診断がなされるものです。DSMについては、世界共通の基準で科学的診断ができるようになった半面、なぜうつになったのかという原因が診断項目から外されているため、従来の神経症や性格の問題、躁うつ病、身体性のうつなど、いろいろな原因のものが混在してしまうわかりにくさを指摘する専門家も多くいます。また、現れてくる症状だけに着目する結果、あまりにも簡単にうつと診断されてしまうため、自己申告的なうつが多くなるといった懸念も専門医より出されています。その他に、よく使用される診断ツールとしてICD-10があります*7。
うつ病の病因に関する現在の仮説として、感情障害の素因をもつ人に心理的・身体的ストレスが加わり、脳内の神経伝達機構(カテコールアミン系やセロトニン系等)に何らかの機能異常が生じ、その結果、感情障害や自律神経の機能異常などによる身体症状が発現すると考えられています。躁うつ病(うつ病・躁うつ病・躁病)の有病率は0.3~1.2%で、抑うつ状態(うつ状態)も含めると3~4%といわれています*8。
◆統合失調症
統合失調症の主な症状は、妄想と幻覚です。原因は不明です。
具体的には、被害妄想(人に笑われている)、追跡妄想(見張られている)、関係妄想(悪口を言っている)、血統妄想(偉人の生まれ変わり)、恋愛妄想(有名タレントと結婚する)、思考化声(自分の考えが聞こえる)、妄想知覚(見たことや聞いたことを妄想的に解釈する)、作為(人に命令させられている)、幻聴(声が聞こえてくる)などの体験が見られます。コンプライアンスを前提としたうえ、医療に結びつけることが必要です。統合失調症の有病率は、約0.7~0.9%といわれています。
◆その他の症状
ほかにも、職場の安全配慮義務を考慮し、良好な職場適応を維持するうえで、下の表のような状態に留意しておく必要があります(なお、この図表は一般の読者の方にわかりやすいようにまとめたものであり、医学的には多少厳密でない部分もあります)。このような病状に対しては、リーダーが対応するのではなく、医師による診察を勧めることが必要です*9。

次回は、具体的なメンタル不調のケースを紹介します。
*1 『産業精神保健ハンドブック1・2』加藤正明・監修、日本産業精神保健学会、中山書店、1998年
*2 精神医学では、DSMのように、原因ではなく症状を中心に診断治療する方向になってきている。
*3 企業が労働者に負っている労働協約上の債務で、設備的安全面だけでなく、働く人の生命および健康などを守るように配慮すべき義務。1996年の電通事件で、精神健康面についても障害を起さないように配慮することも、安全配慮義務に含まれるという判例が出されている。最高裁でも、民法七一五条に基づいて、損害賠償責任が認められた。労働安全衛生法にて労働者の健康管理義務と、その健康の増悪防止義務(労働時間の短縮、作業場所・方法の変更など)が課せられている。参考文献:(1)『Q&A労働法実務シリーズ6 解雇・退職』加茂善仁・著、中町誠・中山慈夫・編、中央経済社、2007年 (2)『企業のメンタルヘルス対策と労務管理』涌井美和子・著、日本法令、2005年 (3)『社員を大事にする会社のメンタルヘルス』湧井美知子、福島敏之・著、21ビジネス総合研究所・編、大成出版社、2005年 (4)『職場のメンタルヘルスQ&A』武藤清栄・監修、佐藤敏子・著、日本法令、2003年
*4 心の病気に関することは、すぐにストレスと結びつけず、科学的知識に基づいた対応が不可欠である。(『ストレスの事典』前掲)
*5 労働安全衛生法の安全配慮義務により、仕事をすることが本人の安全や健康上のリスクに関わるなら、医師による健康診断の受診を勧める(命令)。本人が受診に難色を示す場合は、あくまでもその必要性を話し合い、本人が納得して受診するようなアプローチが求められる。これは、医師の選択権、自発来院の原則の観点に基づく。
*6 さまざまなうつ病診断があるが、DSMでは文中(1)(2)いずれかを含む5つに該当する症状が2週間以上続くと、その疑いが強いと考える。
*7 『ICD-10 精神および行動の障害』融道男、中根允文、小見山実、岡崎祐士、大久保善朗・監訳、医学書院、2000年
*8 『DSM-IV-TR 精神疾患の分類と診断の手引』高橋三郎、大野裕、染矢俊幸・訳、医学書院、1995年
*9 (1)『メンタルヘルス事典』前掲 (2)『現代臨床精神医学(改訂第8版)』大熊輝雄・著、金原出版、2000年
本稿の著作権は著者に帰属しています。内容の無断転載、無断コピーなどはおやめください。また、私的利用の範囲を超えるご使用の場合は、グロービスおよび出版社の承諾書と使用料が必要な場合があります。



































.jpg?fm=webp&fit=clip&w=720)


.jpg?fm=webp&fit=clip&w=720)



